精準醫療是過去 10 年以來癌症治療最重要進步,2022 癌症精準醫療高峰論壇(Advanced Precision Cancer Medicine Forum, APCM),由中華民國癌症醫學會主辦、台灣臨床腫瘤醫學會、台灣免疫暨腫瘤學會、台灣肺癌學會、台灣病理學會及行動基因(ACT Genomics)與各大藥廠協辦,活動於 4 月 17 日隆重展開。活動聚集超過 300 位醫師專家學者透過實體、線上盛大參與,從各癌種病理診斷案例分析、檢測原理重點、到聚焦產業發展應用,共同開拓癌症精準醫療新的契機。
健保推進台灣癌症精準醫療
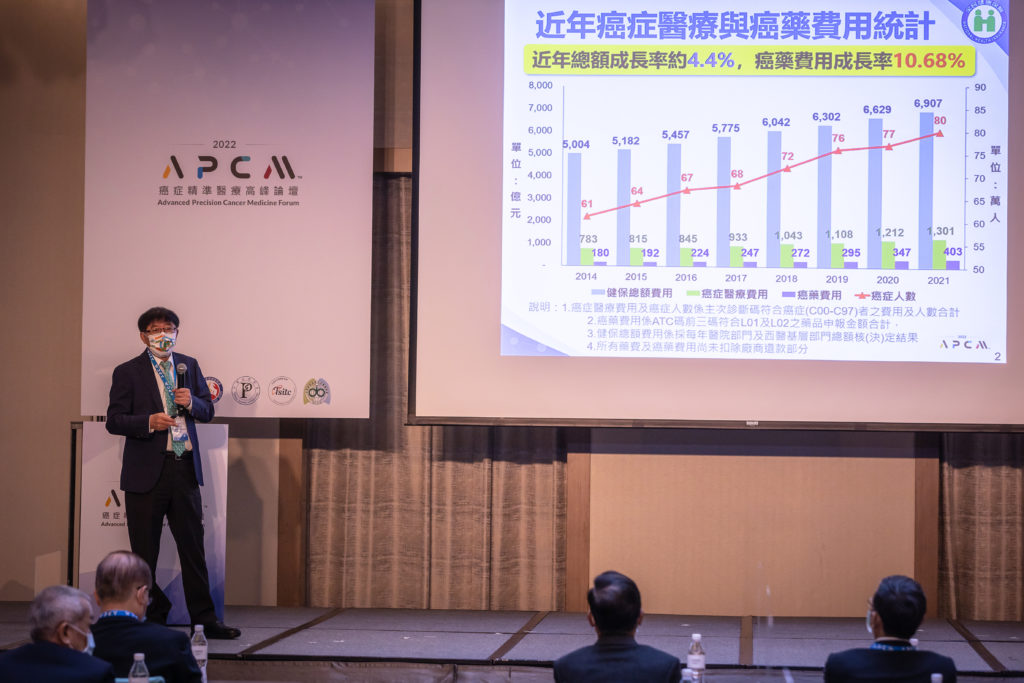
論壇開場由衛生福利部中央健康保險署李伯璋署長致詞,李署長提及台灣癌症醫療支出高,近年癌症藥物費用成長率 10.68%,截至 2021 年健保收載 154 項癌藥,2021 年癌藥總支出 403 億元,標靶藥物占比最高。為了更有效紓解重大疾病治療負擔,目前台灣健保已建立藥品登錄系統定期確認給付成效,該系統透過收集大量病患基因、生物標記資料,結合追蹤用藥成效,再因應相關資訊修正給付制度。
次世代定序(Next Generation Sequencing, NGS)的應用,可一次檢測大量患者腫瘤基因再給予合適藥物,有助癌症精準醫療長足進展,而李署長也指出未來健保制度會著重朝三大方向改良。第一,加速藥物伴隨式檢測納入給付,目前癌症伴隨式檢測給付共 12 項,檢測癌種涵蓋白血病、乳癌等。第二,加強精準醫療正確用藥,參考真實世界證據(Real-World Evidence, RWE)結果彈性調整給付範圍。第三,整合醫療資訊與 AI 判讀導入,例如可針對肺癌標靶治療或化療回顧分析存活率狀態,改善早期治療成效。
肺癌進入標靶治療時代,biobank 助早期診斷
中央研究院楊泮池院士回顧,台灣如何參與國際精準醫療進程。以肺癌而言,肺癌標靶治療的突破性里程碑是全球首個針對亞洲、非吸煙肺癌患者的 IPASS (Iressa Pan-Asian Study),提出 EGFR 基因突變為亞洲患者的常見生物標記。肺癌早期診斷自此越漸受到重視,若在第零、一和二期就診斷出肺癌治癒率可超過 93%。
目前已進入第四期的台灣國家癌症防治計畫,目標藉由透過 NGS 技術更廣泛檢測癌症前期(pre-cancer)的生物標記建立基因與轉錄組圖譜,將能促進診斷癌症期別轉移(stage shift),達到減少晚期比例提升後續治療效果。
人體生物資料庫是精準醫療重要基石,從許多東亞國家已可見國家級資料庫發展成型,比方日本 BioBank Japan、韓國 Korea Biobank Project 幫助預測癌症風險因子。而台灣由中央研究院設置台灣人體生物資料庫(Taiwan Biobank)自 2012 年開始收案,至今已蒐集 16 萬筆臨床資料,包含健康、遺傳、環境暴露等資訊。透過結合台灣人體生物資料庫、台灣的腫瘤基因資料庫(TPMI)、基因變異圖譜等可彙整為大數據永續平台,更準確預測分析癌症風險因子。
TMB 檢測可預測免疫療法療效
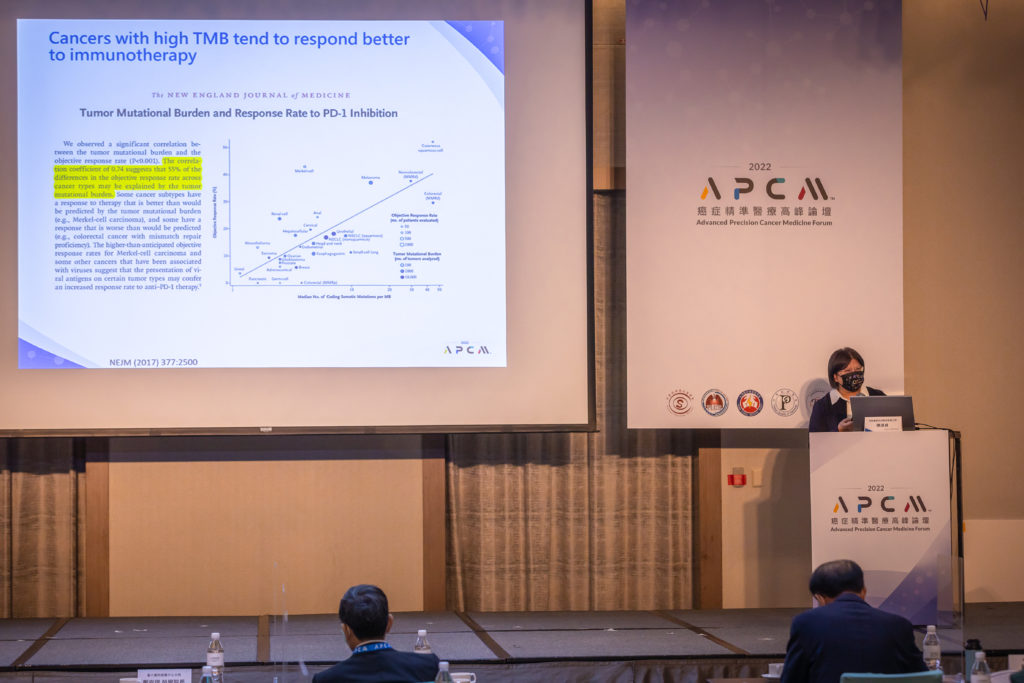
行動基因(ACT Genomics)技術長陳淑貞博士,接著以生物標記物在免疫治療的關鍵角色為題,介紹腫瘤突變負荷量(tumor mutational burden, TMB)臨床應用。TMB 是用於預測免疫治療反應率重要指標,一般而言在各癌種中,TMB 數值高的患者接受免疫療法存活率(overall survival, OS)越高。
陳博士也提到,2019 年美國癌症權威研究單位 Friends of Cancer Research 推出 TMB Harmonization Project,召集政府單位(FDA、NCI)、學術機構、全球各大癌症檢測公司加入,其中行動基因是唯一參與計畫的亞洲公司。此項國際型計畫結果指出,各預測 TMB 檢測的表現上,行動基因 NGS 檢測能兼顧精準度與準確度,並為制定 TMB cut-off 數值區間提供一套參考準則;TMB cut-off 值是用來預測免疫療法治療效果的指標。
陳博士總結,理論上 TMB 為良好的生物標記物,但須在以下前提下應用較為準確。首先,TMB 檢測應大於 700 kb 並配合生物資訊模型推估治療效果。其次,TMB 檢測需要同時考慮其他基因特性,如會造成抗藥性的 STK11 基因,或者會引發腫瘤超進展(hyperprogressive)的 MDM2/4 表現異常。最後,需要交叉比對驗證液態切片、組織切片不同來源的 TMB 檢測結果。
持續整合生物標記物研究,提升精準醫療成效
Panel discussion 部分,與會專家提到在精準健康政策前提下,腫瘤形成和生活條件密切相關,如空污是造成肺癌的致病因子。因此有必要整合突變位點、甲基化特徵、腫瘤驅動基因(driver gene)等資訊,以達更精準預測腫瘤風險因子。
而癌症分子標記的診斷應用上,也需要從累積臨床數據、採取多樣化檢測方法以提升準確率。以乳癌為例,除了常見 BRCA 突變外,若檢測到非表列突變基因,則仰賴更多分子生物學基礎驗證其致癌機率。
中華民國癌症醫學會楊志新理事長提及,目前癌症醫學最重要的努力方向之一,是如何正確給予病人合適藥物延長存活期。未來癌症治療會朝向整合多種生物標記物,例如已知基因突變、HLA(Human Leukocyte Antigen)分型、融合基因(fusion gene)等,並透過合併檢測 DNA、RNA 遺傳物質標的,更廣泛得知抗藥性機制與腫瘤訊息傳導路徑,提供評估個人化癌症治療的全面指標。
延伸閱讀:策略性國際佈局,擴展癌症精準醫療版圖!專訪行動基因陳華鍵執行長©www.geneonline.news. All rights reserved. 基因線上版權所有 未經授權不得轉載。合作請聯繫:service@geneonlineasia.com