即使現代醫療技術逐漸進步中,仍然有許多疾病的治療方法無法滿足患者的需求,其中之一便是需要器官移植才能治癒的疾病。目前,等待腎臟移植的病患仍然多不勝數,不單只是缺乏捐贈者,更大的問題是來自於捐贈器官與受贈患者的相容性。然而,自從科學技術能夠複製羊等動物以來,「複製」出自己的器官再也不是空談,而是可能實現的未來。
隨著再生醫療技術的進步,在 21 世紀的現在,複製器官已經默默朝著實現的方向前進。從科學家發現胚胎幹細胞的存在以及幹細胞的萬能性,至今科學技術已經能夠以人工誘導的方式,使細胞回到原始萬能幹細胞狀態,所謂的「再生醫療」已經成為現代醫療的現在進行式了。
利用異種生物培養器官,更上一層樓
為了解決等待器官移植病患的醫療需求,科學家提出利用自體細胞在宿主動物 (host) 身上培養出人類的器官,再移植回病患體內,達到治療的效果的想法。
這樣的概念看似可行,但是從許多層面來說卻仍然有很大的爭議。不僅是道德倫理上的困難,以科學技術的角度來說,也仍然存在許多目前無法克服的障礙。
人體構造之奧妙,以及其設計的繁複程度遠遠超出我們的想像,因此並非如外界所想的一般容易複製。單單一個器官,便是由成千上萬不同種類的細胞組織而成。只有器官中的各種細胞間的相互作用在完整的調控之下,一個器官才能夠正常的運作,維持體內平衡。
目前科學家已經能夠模擬單獨器官的前驅細胞 (precursor cell or progenitor cell),並能夠在培養皿中人工製作某些器官的小部分特徵,但是,卻依然與成人器官的功能有相當大的差距。即使是現在最先端的再生醫療技術,也無法在培養皿中複製或培養整個器官,更不用說將其培養器官移植回患者體內了。為了更進一步的嘗試,科學家們開始探索其他可能性,其中之一,便是探討是否有可能利用異種生物的體內環境來培養人體的器官。
延伸閱讀:幹細胞不是萬能,沒有幹細胞萬萬不能人工發育的胰島移植治癒先天性糖尿病
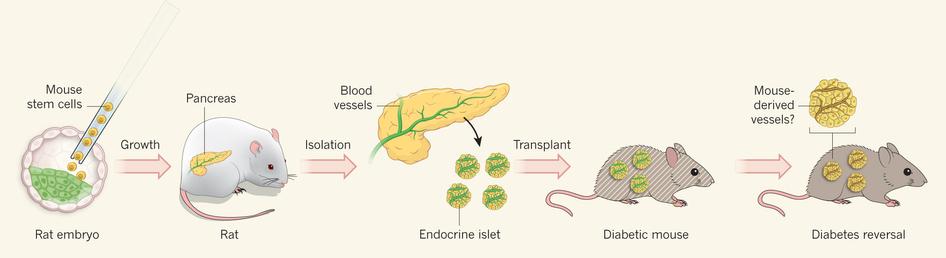
今年一月,中內 (Nagauchi) 教授與東京大學醫科學研究所 – 幹細胞治療研究中心的山口智之副教授的共同研究團隊發表了最新研究成果。他們成功地利用大鼠 (Rat) 培養小鼠 (Mouse) 的胰臟,再從胰臟中取出胰島移植到糖尿病小鼠中,成功改善了小鼠的糖尿病症狀!(參考文獻 1、2、3)
中內教授所帶領的團隊,以造血幹細胞的研究計畫為主,在美國以及日本同時進行幹細胞研究。他們的研究成果不僅在國際間擁有相當的影響力,在日本的再生醫療研究領域中也佔有一席之地。
在 2010 年,同研究團隊曾經在《Cell》雜誌發表類似的研究成果。當時他們做了相反的實驗:在小鼠的體內培養大鼠的胰臟。雖然當時的研究成果在學界受到相當的注目,可惜的是,培養出來的胰臟只長大到小鼠的胰臟尺寸,而沒有大到能夠移植到大鼠體內,也因此無法判斷藉由異種培養出來的器官是否擁有正常機能。
歷經七年的重新計畫,在 2017 年,同一團隊發表了他們最新的研究成果,與 2010 年的研究設計相反,此次他們利用大鼠作為「宿主」來培養小鼠的胰臟(圖 1)。
他們將小鼠的萬能幹細胞打進大鼠的胚胎中,讓小鼠的萬能細胞能同時與大鼠的細胞一起發育,並分化成大鼠的各種器官,如此一來,大鼠的各種器官都將混有小鼠的細胞。其中,他們將大鼠體內負責調節胰臟發育的 Pdx1 基因表現關閉,利用這項技術,讓大鼠體內長成的胰臟只能由小鼠的萬能細胞分化而來。
在胰臟成長到適當大小後,他們將胰臟內的胰島取出,並移植到先天性糖尿病小鼠體內,並觀察小鼠分泌胰島素的狀況與血糖調節的狀況是否得到改善。他們發現,移植後的小鼠不但能夠正常分泌胰島素與抑制血糖濃度,移植後胰島細胞也逐漸取代原本無法正常作用的細胞。在這項研究當中,雖然胰島細胞是由小鼠細胞分化而來,然而包含於其中的血管等其他組織,則是由大鼠的細胞分化而來,也因此移植後的免疫反應變化特別受到重視。中內教授的團隊只有在移植時以及移植後五天,連續施予免疫抑制劑來減輕小鼠體內的免疫反應,他們表示,因為小鼠的血管等其他組織可以支援移植胰島的功能,因此小鼠的免疫系統在迅速驅除大鼠細胞的同時,也促進自己的血管等組織填補,讓胰島能夠正常運作。
延伸閱讀:日本 Open Science 的推手 - 國立遺傳學研究所未來的臨床應用仍待評估
中內團隊的研究成果不僅為日本國內的再生醫療領域帶來新的刺激,在國際間也無疑是一大躍進。但是人體中的其他器官,例如腎臟或心臟,不論是細胞組成或調控機制都比胰臟來的複雜許多,不像胰臟是由單一前驅細胞 (progenitor cell) 及簡單的調節機制分化而來,因此類似的手法是否能夠實際應用於臨床,仍有許多困難必須克服。
大鼠 (Rat) 與小鼠 (Mouse) 雖然是異種生物,但在基因上的相似度仍然相當高,也因此這項研究中的移植實驗無法完整評估利用不同種生物培育器官並移植之後的風險。是否能將中內團隊所發表的方法轉而利用基因相似度低的異種生物來培育人類的器官,仍有待商榷。以器官的大小來說,與人類的器官較為相似的是豬或羊,若真的應用人體幹細胞嘗試在豬羊體內培養器官,基因上的差異將會是一大挑戰,尤其人的細胞在豬羊體內是否能夠正常發育成組織、甚至器官也都是未知。倘若器官能夠發育成功到可移植階段的話,也需要克服移植後的各種排斥作用。
未來的器官再生技術將會不斷地被改良,再生醫療的研究成果也將逐漸朝著能夠實際應用於臨床的方向前進,但是這樣的進步絕非容易,想要在短期內達成更是難上加難。
在再生醫療的技術進步的同時,社會大眾對於新興醫療的理解也是實現未來醫療的關鍵。不僅是科學的進步值得研究者努力,文明社會是否能夠跟上腳步,仔細檢討醫療與科學的倫理規範以及合理的法定制度,更是全人類福祉的重要課題。
文 / Jane Weng
©www.geneonline.news. All rights reserved. 基因線上版權所有 未經授權不得轉載。合作請聯繫:service@geneonlineasia.com
參考文獻:
1. “Interspecies pancreas transplants” Q. Zhou, Nature 542, 168–169 (09 February 2017)
2. “Interspecies organogenesis generates autologous functional islets” T. Yamaguchi et al, Nature 542, 191–196 (09 February 2017)
3. “異種キメラ動物体内に作った膵臓で、糖尿病マウスの治療に成功” Press Release. http://www.jst.go.jp/pr/announce/20170126/