即使现代医疗技术逐渐进步中,仍然有许多疾病的治疗方法无法满足患者的需求,其中之一便是需要器官移植才能治愈的疾病。目前,等待肾脏移植的病患仍然多不胜数,不单只是缺乏捐赠者,更大的问题是来自于捐赠器官与受赠患者的相容性。然而,自从科学技术能够复制羊等动物以来,“复制”出自己的器官再也不是空谈,而是可能实现的未来。
随着再生医疗技术的进步,在 21 世纪的现在,复制器官已经默默朝着实现的方向前进。从科学家发现胚胎干细胞的存在以及干细胞的万能性,至今科学技术已经能够以人工诱导的方式,使细胞回到原始万能干细胞状态,所谓的“再生医疗”已经成为现代医疗的现在进行式了。
利用异种生物培养器官,更上一层楼
为了解决等待器官移植病患的医疗需求,科学家提出利用自体细胞在宿主动物 (host) 身上培养出人类的器官,再移植回病患体内,达到治疗的效果的想法。
这样的概念看似可行,但是从许多层面来说却仍然有很大的争议。不仅是道德伦理上的困难,以科学技术的角度来说,也仍然存在许多目前无法克服的障碍。
人体构造之奥妙,以及其设计的繁复程度远远超出我们的想像,因此并非如外界所想的一般容易复制。单单一个器官,便是由成千上万不同种类的细胞组织而成。只有器官中的各种细胞间的相互作用在完整的调控之下,一个器官才能够正常的运作,维持体内平衡。
目前科学家已经能够模拟单独器官的前驱细胞 (precursor cell or progenitor cell),并能够在培养皿中人工制作某些器官的小部分特征,但是,却依然与成人器官的功能有相当大的差距。即使是现在最先端的再生医疗技术,也无法在培养皿中复制或培养整个器官,更不用说将其培养器官移植回患者体内了。为了更进一步的尝试,科学家们开始探索其他可能性,其中之一,便是探讨是否有可能利用异种生物的体内环境来培养人体的器官。
延伸阅读:干细胞不是万能,没有干细胞万万不能人工发育的胰岛移植治愈先天性糖尿病
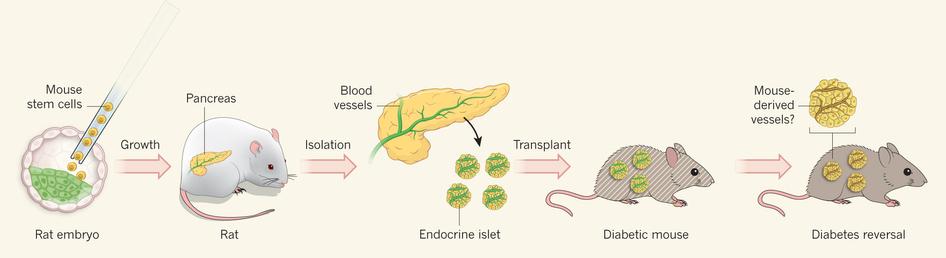
今年一月,中内 (Nagauchi) 教授与东京大学医科学研究所 – 干细胞治疗研究中心的山口智之副教授的共同研究团队发表了最新研究成果。他们成功地利用大鼠 (Rat) 培养小鼠 (Mouse) 的胰脏,再从胰脏中取出胰岛移植到糖尿病小鼠中,成功改善了小鼠的糖尿病症状!(参考文献 1、2、3)
中内教授所带领的团队,以造血干细胞的研究计画为主,在美国以及日本同时进行干细胞研究。他们的研究成果不仅在国际间拥有相当的影响力,在日本的再生医疗研究领域中也占有一席之地。
在 2010 年,同研究团队曾经在《Cell》杂志发表类似的研究成果。当时他们做了相反的实验:在小鼠的体内培养大鼠的胰脏。虽然当时的研究成果在学界受到相当的注目,可惜的是,培养出来的胰脏只长大到小鼠的胰脏尺寸,而没有大到能够移植到大鼠体内,也因此无法判断借由异种培养出来的器官是否拥有正常机能。
历经七年的重新计画,在 2017 年,同一团队发表了他们最新的研究成果,与 2010 年的研究设计相反,此次他们利用大鼠作为“宿主”来培养小鼠的胰脏(图 1)。
他们将小鼠的万能干细胞打进大鼠的胚胎中,让小鼠的万能细胞能同时与大鼠的细胞一起发育,并分化成大鼠的各种器官,如此一来,大鼠的各种器官都将混有小鼠的细胞。其中,他们将大鼠体内负责调节胰脏发育的 Pdx1 基因表现关闭,利用这项技术,让大鼠体内长成的胰脏只能由小鼠的万能细胞分化而来。
在胰脏成长到适当大小后,他们将胰脏内的胰岛取出,并移植到先天性糖尿病小鼠体内,并观察小鼠分泌胰岛素的状况与血糖调节的状况是否得到改善。他们发现,移植后的小鼠不但能够正常分泌胰岛素与抑制血糖浓度,移植后胰岛细胞也逐渐取代原本无法正常作用的细胞。在这项研究当中,虽然胰岛细胞是由小鼠细胞分化而来,然而包含于其中的血管等其他组织,则是由大鼠的细胞分化而来,也因此移植后的免疫反应变化特别受到重视。中内教授的团队只有在移植时以及移植后五天,连续施予免疫抑制剂来减轻小鼠体内的免疫反应,他们表示,因为小鼠的血管等其他组织可以支援移植胰岛的功能,因此小鼠的免疫系统在迅速驱除大鼠细胞的同时,也促进自己的血管等组织填补,让胰岛能够正常运作。
延伸阅读:日本 Open Science 的推手 - 国立遗传学研究所未来的临床应用仍待评估
中内团队的研究成果不仅为日本国内的再生医疗领域带来新的刺激,在国际间也无疑是一大跃进。但是人体中的其他器官,例如肾脏或心脏,不论是细胞组成或调控机制都比胰脏来的复杂许多,不像胰脏是由单一前驱细胞 (progenitor cell) 及简单的调节机制分化而来,因此类似的手法是否能够实际应用于临床,仍有许多困难必须克服。
大鼠 (Rat) 与小鼠 (Mouse) 虽然是异种生物,但在基因上的相似度仍然相当高,也因此这项研究中的移植实验无法完整评估利用不同种生物培育器官并移植之后的风险。是否能将中内团队所发表的方法转而利用基因相似度低的异种生物来培育人类的器官,仍有待商榷。以器官的大小来说,与人类的器官较为相似的是猪或羊,若真的应用人体干细胞尝试在猪羊体内培养器官,基因上的差异将会是一大挑战,尤其人的细胞在猪羊体内是否能够正常发育成组织、甚至器官也都是未知。倘若器官能够发育成功到可移植阶段的话,也需要克服移植后的各种排斥作用。
未来的器官再生技术将会不断地被改良,再生医疗的研究成果也将逐渐朝着能够实际应用于临床的方向前进,但是这样的进步绝非容易,想要在短期内达成更是难上加难。
在再生医疗的技术进步的同时,社会大众对于新兴医疗的理解也是实现未来医疗的关键。不仅是科学的进步值得研究者努力,文明社会是否能够跟上脚步,仔细检讨医疗与科学的伦理规范以及合理的法定制度,更是全人类福祉的重要课题。
文 / Jane Weng
©www.geneonline.news. All rights reserved. 基因线上版权所有 未经授权不得转载。合作请联系:service@geneonlineasia.com
参考文献:
1. “Interspecies pancreas transplants” Q. Zhou, Nature 542, 168–169 (09 February 2017)
2. “Interspecies organogenesis generates autologous functional islets” T. Yamaguchi et al, Nature 542, 191–196 (09 February 2017)
3. “异种キメラ动物体内に作った膵臓で、糖尿病マウスの治疗に成功” Press Release. http://www.jst.go.jp/pr/announce/20170126/